Причины возникновения
Токсикоинфекция — это кишечные нарушения работы пищеварительной системы, вызванные употреблением в пищу испорченных продуктов. Также еда может быть зараженной. В зависимости от типа возбудителя симптоматика отличается.
Распространенные источники заражения:
- некоторые продукты питания: консервы, молочные блюда, крема, яйца и мясо;
- контакт с животными, особенно уличными;
- другие зараженные люди.
Обычно заражается сразу большая группа людей. В зоне риска находятся дети, так как кислотность их желудка не подавляет даже простейших бактерий. Вспышки пищевой токсикоинфекции бывают чаще в теплое время года из-за сокращения срока годности продуктов.
Токсикоинфекция может проявляться по-разному: тошнотой, рвотой, поносом, приступами гастрита и повышенной отечностью.
Возбудители
Поселиться на коже человека или животного могут любые виды бактерий. Под угрозой находятся дети с ослабленным иммунитетом. Чаще других гнойные заболевания подхватывают коровы и овцы.
Провокатор заражения пищи или поверхности — гнойное заболевание, как фурункулез, ангина или панариций. При приготовлении пищи бактерии могут попасть на необработанную поверхность мяса или овощей, вызвать отравление у других членов семьи или коллег.
Какие возбудители чаще провоцируют токсикоинфекцию:
- энтерококк;
- стафилококк;
- шигелла;
- кишечная палочка;
- сальмонелла;
- протей;
- клостридия.
Вызывать симптомы могут любые патогенные бактерии. Попадание на поверхность овощей или фруктов может быть случайным при несоблюдении правил гигиены. Иногда возбудители осваиваются на почве, в воде и других поверхностях окружающего мира.
Пути передачи
Чтобы передать возбудителя, длительного контакта не нужно. Вредоносные микроорганизмы быстро адаптируются к новой среде, заселяя ее поверхность. Однако продуктов распада должно быть большое количество.
Чаще возбудители атакуют молочные продукты, рыбные, мясные и кондитерские блюда. Яйца находятся в зоне риска, так как между человеком и курицей по сути происходит фекально-оральный контакт.
Клостридии поражают продукты животного происхождения: курятину, свинину и говядину. Вегетативное размножение типично в условиях повторного размораживания или частого подогрева пищи. Определить наличие возбудителя не всегда возможно по запаху и вкусу.
Факторы риска
К пищевым отравлениям восприимчивы все люди, но есть категории людей, болеющих чаще остальных. Это те, кто употребляет контаминированные блюда.
В зоне риска:
- дети младшего возраста;
- новорожденные;
- люди с ослабленным иммунитетом;
- пациенты, недавно перенесшие вирусные и инфекционные заболевания;
- лечившиеся антибиотиками;
- люди в послеоперационном периоде.
Также степень восприимчивости зависит от заболеваний в анамнезе. Иммунная защита может быть ослаблена при патологиях кишечника. Снижена сопротивляемость также в период получения дозы химио- и лучевой терапии.
Инкубационный период пищевого отравления короткий. Первые симптомы могут проявиться уже через несколько часов. Сохраняется острое состояние до 2-3 дней.
Есть два варианта интоксикации:
- энтеровирусами;
- цитобактериями.
Последний случай — это тяжелая степень болезни, при которой помимо общей симптоматики наблюдается общее обезвоживание организма. Если энтеробактерии способны провоцировать привычное пищевое отравление, то цитотоксины влияют на работу других внутренних органов и систем, это может иметь негативные последствия на организм даже после выздоровления.
По факту пищевые токсины воздействуют на бактерии, вследствие чего развивается эта симптоматика заболеваний. Из-за этого возбудитель не выделяется. Сами бактерии могут приспосабливаться к условиям и нередко хорошо переносят воздействие антибактериальных препаратов и дезинфицирующих средств, что затрудняет лечение.
Источником и резервуаром бактерий становятся люди и животные. В основном люди, выделяющие данный вид бактерии, страдают гнойными воспалительными заболеваниями. Однако, переносчиком пищевой токсикоинфекции может стать и здоровый человек. Среди животных переносчиками выделяют крупнорогатый скот, который болен маститом.
Бактерии поступают в продукты питания, где быстро размножаются, а дальше проникают в организм с помощью пищевых путей. Пищевая токсикоинфекция возникает в том случае, если человек употребил в еду продукты, с большим количеством данных микроорганизмов. Их быстрое размножение характерно для мясных продуктов, рыбы, полуфабрикатов, фарша и молочных продуктов.
Появление пищевой токсикоинфекции может происходить в единичных случаях (чаще всего дома), а также массовыми вспышками (если подобными продуктами питались много человек, например, целый коллектив).
Восприимчивость у людей довольно высока, но у всех пищевая токсикоинфекция протекает с различной степенью тяжести. Например, в зоне риска находятся дети, пожилые люди и пациенты, после операций. У таких людей течение может быть намного тяжелее. Дети могут подвергаться пищевой токсикоинфекции не только из-за сниженного иммунитета, но и в результате контактирования с различными предметами и игрой на улице.
Инфекционные болезни
4.5. Пищевые токсикоинфекции
Пищевые токсикоинфекции (ПТИ) – острые, кратковременные заболевания, вызываемые условно-патогенными бактериями, способными продуцировать экзотоксины вне организма человека (в продуктах питания), и протекающие с симптомами поражения верхних отделов желудочно-кишечного тракта (гастрит, гастроэнтерит) и нарушениями водно-солевого обмена. ПТИ занимают промежуточное положение между пищевыми типичными инфекциями и пищевыми интоксикациями (отравлениями). Они протекают подобно интоксикациям, как острые желудочно-кишечные заболевания, но в то же время заразны, так как возбудители размножаются как в пищевых продуктах, так и в организме человека. Клиническая картина в зависимости от условий может носить характер, близкий как к интоксикациям, так и к инфекциям.
В практике врача-инфекциониста выделяют два принципиальных варианта течения ОКИ: пищевые токсикоинфекции и инфекционные заболевания ЖКТ.
Исторические сведения. Еще в древности было известно, что употребление пищевых продуктов в ряде случаев может явиться причиной заболеваний, сопровождающихся рвотой и поносом. Предполагалось, что в основе этого лежит несовместимость пищевых продуктов, болезнетворные природные свойства или содержание в них ядовитых веществ. В прошлом веке было подмечено, что некоторые «пищевые отравления» связаны с употреблением мяса больных животных (Пекин М., 1812; Боллингер О., 1876; и др.). В дальнейшем было установлено, что подобные заболевания могут вызывать инфицированные условно-патогенными бактериями и их токсинами продукты питания животного и неживотного происхождения. Одно из первых описаний клинической картины стафилококковой пищевой интоксикации принадлежит П. Н. Лащенкову (1901). К настоящему времени имеется большое количество сведений о роли условно-патогенной микрофлоры и продуцируемых ею экзотоксинов в развитии ПТИ. Эти данные позволяют считать, что в отличие от других инфекционных заболеваний для возникновения ПТИ обязательными условиями являются не только присутствие в пищевых продуктах микроорганизмов, но, главное, накопление в них достаточной дозы экзотоксинов, продуцируемых бактериями.
Бактериальные пищевые отравления подразделяются на токсикоинфекции и токсикозы (интоксикации). К последним относятся заболевания, вызываемые Cl. botulinum и энтеротоксигенными штаммами St. аureus. Из-за выраженного отличия в механизме действия токсина (нейроплегический эффект), выделяемого Cl. botulinum, и своеобразия клинической картины ботулизм описывается отдельно. Стафилококковая же интоксикация, близкая по клинической картине пищевым токсикоинфекциям, представлена в данном разделе.
Этиология. К возбудителям ПТИ относят многие виды условно-патогенных бактерий, способных продуцировать экзотоксины в период своей жизнедеятельности вне организма человека в различных пищевых продуктах. Среди экзотоксинов – энтеротоксины (термолабильный и термостабильный), усиливающие секрецию жидкости и солей в просвет желудка и кишки, и цитотоксин, повреждающий мембраны эпителиальных клеток и нарушающий в них белковосинтетические процессы.
Наиболее частыми возбудителями ПТИ, способными в продуктах питания до их употребления продуцировать экзотоксины, являются Staphylococcus aureus, Bacillus cereus, Clostridium botulinum. Такие возбудители, как Clostridium perfringens, Bacillus cereus, Clostridium botulinum, энтеротоксигенная E. coli, Vibrio cholerae O1, O139, Vibrio cholera non-O1, Shiga toxin-producing E coli, наряду с продукцией токсинов в пищевых продуктах вне организма человека, обладают способностью продолжать продукцию токсинов после проникновения в желудочно-кишечный тракт больного.
Пищевые токсикоинфекции чаще вызывают Staphylococcus aureus и Bacillus cereus, реже — Clostridium perfringens, Clostridium botulinum (см. подразд. «Ботулизм»), Vibrio parahaemolyticus, Aeromonas hydrophila и др.
Среди ПТИ своеобразие клинико-морфологических проявлений имеет заболевание, вызванное Clostridium difficile, строгим анаэробом, который входит в состав нормальной остаточной микрофлоры кишечника (0,01 – 0,001 % всей микрофлоры). C. difficile встречается у 2 – 3 % взрослого населения. Клиника инфекции, вызванной C. difficile, имеет широкий диапазон проявлений от легкого энтероколита до тяжелого псевдомембранозного колита.
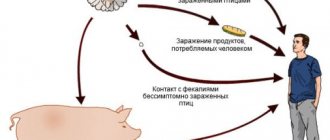
Эпидемиология. Возбудители ПТИ широко распространены в природе и встречаются повсюду: в испражнениях людей и животных, в почве, воде, воздухе, на различных предметах, поэтому обычно установить источник ПТИ не удается. Однако в некоторых случаях, когда источниками являются лица, работающие в пищевой промышленности и страдающие различными гнойничковыми заболеваниями кожи (пиодермия, панариций, гнойные раны и др.) или ангинами, ринофарингитами, ларинготрахеобронхитами, пневмониями, их выявление не только необходимо, но и возможно. Среди зоонозных источников ПТИ могут быть выявлены больные маститом животные – коровы, козы, овцы и др. Механизм передачи этой группы заболеваний – фекально-оральный.
ПТИ распространяются алиментарным путем. Среди факторов передачи ПТИ твердые (колбасы, студни, яйца, мясные и рыбные консервы и др.) и жидкие (суп, молоко, соки, компоты, кисели, квас, лимонад, пиво, коктейли и др.) пищевые продукты, являющиеся для бактерий питательной средой. Стафилококковая интоксикация чаще всего связана с употреблением в пищу инфицированного молока и молочных продуктов, кондитерских кремов, мясных, рыбных и овощных блюд. Протей и клостридии хорошо размножаются в белковых продуктах (мясо, рыба, в том числе консервированные, колбаса, молоко). Bac. cereus весьма неприхотлива, бурно размножается в различных пищевых продуктах: овощных салатах и супах, пудингах, мясных и рыбных блюдах.
По данным некоторых авторов, на долю ПТИ приходится большая часть всех пищевых заболеваний микробной природы. В 2011 г. в Москве в общей структуре ОКИ 98,1 % составляют ОКИ неустановленной этиологии, из них 53,5 % приходится на ПТИ. По Российской Федерации удельный вес этиологически нерасшифрованных ОКИ и ПТИ находится в пределах 62 – 68 %.
Восприимчивость к этой группе заболеваний высока. Нередко заболевает 90 – 100 % людей, употреблявших инфицированный продукт. Характерным для ПТИ является не только групповой, но и взрывной характер заболеваемости, при котором в короткое время (за несколько часов) заболевают все участники вспышки.
Заболеваемость ПТИ регистрируется на протяжении всего года, но чаще в теплое время, так как в этот период труднее осуществить безукоризненное хранение приготовленных пищевых продуктов.
Патогенез и патологоанатомическая картина. При пищевых токсикоинфекциях (и интоксикациях) к моменту поступления пищи в желудок в ней, кроме бактерий, содержится значительное количество экзотоксина. Это обусловливает развитие самого короткого в инфекционной патологии инкубационного периода. От момента воздействия токсинов на слизистую оболочку желудка до развития клинической симптоматики в ряде случаев проходит не более 30 мин (чаще 2 – 6 ч).
Патогенез и клиническая картина ПТИ во многом зависят от вида и дозы экзотоксина, а также других токсичных веществ бактериального происхождения, содержащихся в продукте питания.
Энтеротоксины (термолабильный и термостабильный), связываясь с эпителиальными клетками желудка и кишечника, воздействуют на ферментативные системы эпителиоцитов, не вызывая в этих органах морфологических изменений. Среди активируемых энтеротоксинами ферментов – аденилатциклаза и гуанилатциклаза, повышающие образование в клетках слизистой оболочки биологически активных веществ – цАМФ и цГМФ. Под воздействием токсинов увеличивается также скорость образования простагландинов, гистамина, кишечных гормонов и др. Все это приводит к повышению секреции жидкости и солей в просвет желудка и кишечника и развитию рвоты и поноса.
Токсин повреждает мембраны эпителиальных клеток и нарушает в них белково-синтетические процессы. Это может увеличивать проницаемость кишечной стенки для различного рода токсичных веществ (липополисахариды, ферменты и др.) бактериального происхождения, а в некоторых случаях и самих бактерий. Все это приводит к развитию интоксикации, нарушению микроциркуляции и местным воспалительным изменениям слизистой оболочки.
Таким образом, клинические проявления ПТИ, вызванных возбудителями, способными к продукции лишь энтеротоксинов, менее тяжелы, заболевания в большинстве случаев протекают без гипертермии и каких-либо значительных воспалительных изменений слизистой оболочки желудка и кишечника. Те же случаи, когда в продуктах питания происходит накопление и энтеротоксинов, и цитотоксинов, протекают несравненно тяжелее, с кратковременной, но высокой лихорадкой, воспалительными изменениями слизистой оболочки желудочно-кишечного тракта.
Кратковременный характер течения ПТИ связан с непродолжительным пребыванием их возбудителей в организме человека. Действие же токсинов, связывающихся с эпителиальными клетками желудка и кишечника, прекращается после десквамации этих клеток. Несвязанные молекулы токсина инактивируются протеазами.
Лишь при определенных условиях, когда в результате предшествующих заболеваний нарушена система антибактериальной защиты тонкой кишки, возбудители ПТИ могут более длительно находиться в кишечнике. В ряде случаев, как это бывает, например, у больных с недостаточностью питания, после гастрэктомии, при синдроме слепой петли, заселение тонкой кишки Cl. perfringens типа С ведет к тяжелому некротическому энтериту.
Патологоанатомическая картина при ПТИ изучена мало. В редких случаях смерти находят отек, гиперемию слизистой оболочки желудка и тонкой кишки, иногда десквамацию эпителия. В остальных органах обнаруживаются дистрофические изменения различной степени, развившиеся в результате интоксикации и нарушения гемодинамики.
При инфекции, вызванной C. difficile, основными факторами повреждения являются токсин А (мощный энтеротоксин с цитотоксической активностью, вызывающий нарушение барьерной функции слизистой оболочки кишечника за счет повреждения эпителиоцитов и активацию секреции жидкости в просвет кишечника) и токсин В (цитотоксин, в 1000 раз более мощный цитотоксин, чем токсин А, его цитотоксический эффект обусловлен нарушением полимеризации внутриклеточных филаментов актина), а некоторые штаммы синтезируют актин-АТФ-риболизирующий токсин.
Токсины C. difficile вызывают в слизистой оболочке кишечника глубокие изменения, вплоть до перфорации. Некоторые антибиотики, особенно линкомицин, клиндамицин, ампициллин, индуцируют продукцию цитотоксина, повышая его уровень в 16 – 128 раз. Тяжелый вариант инфекции, вызванной C. difficile, – псевдомембранозный колит.
Клиническая картина. Инкубационный период продолжается от 30 мин до 24 ч (чаще 2 – 6 ч). Клиническая картина ПТИ, вызванных различными возбудителями, имеет много общего и представлена сходной симптоматикой. Начало заболевания острое. Появляется тошнота, к которой присоединяется рвота. Рвота редко бывает однократной, чаще она повторная, иногда неукротимая, мучительная, изнуряющая, почти одновременно со рвотой начинается понос. Стул жидкий, водянистый, от 1 до 10 – 15 раз в сутки, обычно имеет энтеритный характер и не содержит слизи и крови. У значительной части больных заболевание не сопровождается сколько-нибудь сильными болями в животе и повышением температуры тела. Вместе с тем немалое число случаев ПТИ протекает со схваткообразными болями в эпи- и мезогастрии и кратковременной гипертермией. В клинической картине этих заболеваний, помимо желудочно-кишечной симптоматики, наблюдаются озноб, повышение температуры тела, умеренная головная боль, слабость, недомогание. Повышение температуры до максимума (38 – 39 °C) происходит в первые часы болезни, а через 12 – 24 ч она, как правило, снижается до нормы.
Объективно у больных находят бледность кожных покровов, иногда их цианоз, похолодание конечностей. Язык обложен бело-серым налетом. Живот при пальпации мягкий, болезненный в эпигастрии, реже вокруг пупка. Закономерно страдает сердечно-сосудистая система: определяется брадикардия (при гипертермии – тахикардия), артериальное давление снижено, на верхушке сердца выслушивается систолический шум, тоны сердца глухие. В некоторых случаях развиваются обмороки, кратковременные коллаптоидные состояния. При многократной рвоте и обильном поносе могут появиться симптомы дегидратации, деминерализации и ацидоза. Возможны судороги в мышцах конечностей, снижение диуреза, понижение тургора кожи и т. д. При своевременной адекватной терапии эти явления быстро купируются. Печень и селезенка не увеличены. В гемограмме: лейкоцитоз, нейтрофилез, умеренное повышение СОЭ. Заболевание в большинстве случаев длится 1 – 3 дня.
Проявления ПТИ мало зависят от вида возбудителя, однако в отдельных случаях можно обнаружить некоторое этиологически обусловленное своеобразие клинической картины заболевания.
Так, диапазон клинических проявлений ПТИ, вызванной Cl. perfringens,довольно широк. Наряду с легко протекающими заболеваниями, в клинической картине которых доминируют симптомы гастрита или гастроэнтерита, встречаются и тяжелые формы болезни, сопровождающиеся развитием некротического энтерита и анаэробного сепсиса.
При ПТИ, вызванной протеем, испражнения имеют резкий зловонный запах. У некоторых больных возникают кратковременное снижение остроты зрения и другие его нарушения.
Стафилококковая интоксикация нередко протекает без диареи. В клинической картине доминируют симптомы гастрита в виде повторной рвоты, схваткообразных болей в эпигастральной области. Отмечаются признаки сосудистой дистонии. Температура тела у большинства больных нормальная или субфебрильная.
Псевдомембранозный колит, этиологический фактор которого C. difficile, развивается в случаях предшествующего применения антибиотиков. К основным антибиотикам, связанным с развитием псевдомембранозного колита, относят цефалоспорины (особенно 2-го и 3-го поколений), ампициллин, амоксициллин и клиндамицин. Менее значимы макролиды (эритромицин, кларитромицин, азитромицин) и другие пенициллины. Длительное применение антибиотиков или же одновременное применение двух и более антибактериальных препаратов еще более повышает риск развития псевдомембранозного колита.
Следовательно, псевдомембранозный колит – это следствие развития своеобразного «клостридиального» дисбактериоза у больных под влиянием различных предрасполагающих факторов. Развивается заболевание при формировании резистентности C. difficile к антибиотикам, подавляющим жизнедеятельность прочей кишечной микрофлоры. При этом патологический процесс в толстой кишке обусловлен действием только токсинов, сами же клостридии не обладают инвазивными свойствами и, как правило, в подслизистый слой не проникают.
Симптоматика псевдомембранозного колита весьма вариабельна, так как заболевание осложняет течение основного патологического процесса, по поводу которого назначались антибиотики. Манифестация клиники возможна как в период антибактериальной терапии, так и через 1 – 10 дней после прекращения лечения. Возможно более отсроченное развитие колита (через 6 – 8 нед. после антибиотикотерапии).
Для клинической картины характерны жидкий стул, боль в животе и лихорадка, степень выраженности могут широко варьировать. В клинике доминирует диарейный синдром с частотой стула до 20 – 30 раз, который в отдельных случаях бывает единственным проявлением заболевания. Стул обычно водянистый, небольшого объема, но за счет кратности дефекаций у больных могут развиваться водно-электролитные расстройства разной степени выраженности. Характерен упорный характер диареи, она может сохраняться до 8 – 10 нед. Иногда расстройство стула может носить перемежающий характер: диарея сменяется оформленным стулом, сохраняющимся в течение одного-двух дней. Часто стул содержит примесь слизи и в ряде случаев крови. Обычно рвота встречается редко, и ее появление свидетельствует о тяжести болезни.
Одновременно с диареей у больных появляются боли в животе разной интенсивности, преимущественно спастического характера, усиливающиеся при пальпации живота. Чаще всего боль не имеет четкой локализации и определяется по ходу толстого отдела кишечника.
Иногда заболевание может начинаться с лихорадки, температура тела у больных держится на фебрильных цифрах, но в последние годы участились случаи заболевания, при которых регистрируется гектическая лихорадка, превышающая 40 °C.
Осложнения ПТИ. К осложнениям относятся дегидратационный шок и острая сердечная недостаточность, связанная с нарушениями электролитного обмена (гипокалиемия). Другие осложнения (в том числе септического характера) встречаются редко и во многом зависят от неблагоприятного преморбидного состояния больного.
Прогноз. Обычно благоприятный. Смертельные исходы наблюдаются редко и обусловлены такими осложнениями, как дегидратационный шок, острая сердечная недостаточность, некротический энтерит, анаэробный сепсис.
Диагностика. Наибольшее значение в диагностике ПТИ имеют следующие клинико-эпидемиологические данные: 1) острое начало и доминирование в клинической картине симптомов гастрита (или гастроэнтерита); 2) отсутствие гипертермии или ее кратковременный характер; 3) короткий инкубационный период и непродолжительность самого заболевания; 4) групповой характер заболеваемости и ее связь с употреблением одного и того же пищевого продукта; 5) эксплозивный (взрывной) характер заболеваемости.
В лабораторной диагностике ПТИ большое значение имеет бактериологический метод, включающий изучение токсигенных свойств выделенных возбудителей. Материалом для исследования служат рвотные массы, промывные воды желудка, испражнения больного, остатки несъеденной пищи и др. При ПТИ выделение у больного того или иного микроорганизма еще не позволяет считать его возбудителем болезни. Необходимо доказать его идентичность со штаммами, которые были выделены у одновременно заболевших, а также с теми, которые получены из загрязненного продукта.
Серологический метод в диагностике ПТИ самостоятельного значения не имеет, так как доказательным является лишь нарастание титра антител к аутоштамму выделенного микроорганизма.
Дифференциальная диагностика. ПТИ следует дифференцировать от острых кишечных инфекций и обострений хронических заболеваний органов желудочно-кишечного тракта, других видов пищевых отравлений, хирургических заболеваний органов брюшной полости, гинекологической патологии, инфаркта миокарда, заболеваний ЦНС.
Лечение. При установлении клинико-эпидемиологического диагноза ПТИ необходимо произвести тщательное и многократное промывание желудка до получения чистых промывных вод. Промывание осуществляется 5 % раствором гидрокарбоната натрия. Дальнейшая терапия производится с учетом степени дегидратации организма больного. При обезвоживании I – II степени (потеря массы тела до 3 – 6 %) и отсутствии неукротимой рвоты проводится пероральная регидратация глюкозо-электролитными растворами. При выраженной диарее и обезвоживании III и IV степени (потеря массы тела более 6 %) внутривенно вводят солевые растворы (см. подразд. «Холера»). В случаях развития коллапса используют метод интенсивной терапии с назначением гидрокортизона, сосудистых лекарственных средств.
Назначение антибиотиков, сульфаниламидных и других химиопрепаратов при неосложенном течении ПТИ нецелесообразно.
Если результаты бактериологического исследования и данные ректороманоскопии позволили диагностировать псевдомембранозный колит, отмена антибиотиков в 1/4 случаев ведет к прекращению болезни. В остальных случаях прибегают к этиологической терапии – назначению метронидазола перорально по 500 мг трижды в сутки (курс лечения – 14 сут) или ванкомицин по 125 – 500 мг четыре раза в сутки (курс лечения – 10 сут).
Правда, у 10 – 20 % больных после отмены лечения метронидазолом развивается рецидив болезни. При многократных рецидивах, не купируемых метронидазолом, переходят на лечение ванкомицином 4 – 6-недельным курсом.
Профилактика. Залогом успешной борьбы с ПТИ является широкое проведение государственных мероприятий: создание современных, механизированных и автоматизированных предприятий пищевой промышленности, разработка и внедрение в практику новых методов консервирования и хранения скоропортящихся продуктов.
Большое значение имеют усиление требований к качеству пищевых продуктов, а также действенная и повсеместно существующая санитарная служба на предприятиях пищевой промышленности, общественного питания и торговли.
Важнейшей профилактической мерой при стафилококковой интоксикации является отстранение от работы лиц с гнойничковыми заболеваниями кожи, ангинами и др., соприкасающихся с продуктами питания (работники пищевых предприятий, столовых, продовольственных магазинов). Большая ответственность лежит на ветеринарной службе, осуществляющей надзор за здоровьем молочного скота.
Причины пищевых токсикоинфекций
После перенесенной ПТИ иммунные реакции выражены слабо, поэтому нецелесообразно говорить о формировании иммунитета. Кроме того, перекрестный иммунитет в случае пищевой токсикоинфекции не формируется, поэтому возможны случаи повторного заболевания вследствие попадания в организм человека токсинов другого микробного агента.
Все возбудители пищевой токсикоинфекции устойчивы к действию факторов окружающей среды (низкой и высокой температуре, ультрафиолетовому излучению, инсоляции, влажности), поэтому нецелесообразно говорить об уничтожении этих микробных агентов.
Обезвоживание
Одним из очень опасных осложнений пищевой токсикоинфекции, сопровождающейся рвотой и/или диареей, является обезвоживание. Его признаки:
- Сухость слизистых во рту.
- Потеря тургора кожи.
- Уменьшение объема мочи и количества актов мочеиспускания.
- Запавшие глаза.
- Плач без слез (характерный признак обезвоживания у детей).
- Пересохшие («запекшиеся») губы.
- Спутанность сознания.
- Сухость кожных покровов.
- Гипертермия.
При обезвоживании усугубляется положение больного с пищевым отравлением, так как нарушается работа всех органов.
Симптомы
Первые симптомы развиваются в течение 14 часов. Иногда инкубационный период может быть дольше, если организм упорно сопротивляется инфекции или доза патологических бактерий небольшая. Скорость развития зависит от крепости иммунитета человека.
Симптомы:
- тошнота, рвотные позывы;
- общая слабость;
- рвота;
- диарея до 15 раз в сутки;
- болевой синдром;
- сероватость кожных покровов;
- повышение температуры тела;
- жажда и сухость в ротовой полости;
- приступы мигрени;
- тахикардия.
Чем больше размножаются микроорганизмы, тем ярче выражены признаки токсикоинфекции. Такие возбудители могут спровоцировать проблемы не только с пищеварением, но и вызвать обострение воспалительных хронических заболеваний.
Если в животе появилась резкая острая боль, увеличилось количество рвоты до 10 раз в сутки и диареи — больше 15, то стоит вызвать скорую помощь. Потребуется срочная госпитализация. Также плохим признаком считается кровь в рвотных массах или стуле.
Клинические проявления пищевой токсикоинфекции сходны со многими другими заболеваниями инфекционной и неинфекционной природы. Поэтому не следует заниматься самолечением и самодиагностикой – только специалист может отличить ПТИ от острого аппендицита, который требует безотлагательного хирургического вмешательства.
В пользу пищевой токсикоинфекции свидетельствуют такие проявления:
- острое начало болезни, буквально через полчаса-час после употребления недоброкачественной пищи;
- повышение температуры (иногда до 39-40 °С) в сочетании с ознобом;
- резкая внезапная слабость;
- повторные эпизоды рвоты недавно съеденной пищей в комбинации с мучительной тошнотой;
- разлитая боль в животе спастического характера – человек ощущает или постоянную боль или периодические спазмы;
- жидкий стул без патологических примесей (слизь, прожилки крови, гной).
Рекомендуем почитать:
Абсорбенты: названия препаратов и их использование для очищения организма
При пищевой токсикоинфекции одновременно заболевают все, кто употреблял недоброкачественную пищу. Для этого заболевания характерна массовость – болеют члены одной семьи, дети, питающиеся в школьной столовой, лица, посетившие определенное учреждение общественного питания.
Правила оказания неотложной помощи
Вопрос о госпитализации больного после отравления решается на основе состояния. При легких формах отравления комплекс лечебных мероприятий не нужен. В случае ухудшения, потребуется сделать ряд действий:
- спровоцируйте рвотный рефлекс. Нужно избавиться от остатков некачественной пищи (главного источника вялого состояния),
- выпейте до 10-и таблеток активированного угля,
- заварите слабо концентрированный отвар из ромашки, вызывающий облегчение. Пить 3 раза в сутки по 250 мл. Способ прост в приготовлении,
- если отравление произошло более часа (кишечная форма), промойте желудок слабым раствором марганцовки или соды,
- при наличии сильной рвоты, употребите лекарственные препараты, нормализующие моторику кишечника («Мотилиум»). Диагностировать ухудшение может врач,
- от диареи помогает медикамент «Лоперамид», влияет на микрофлору ЖКТ,
- пополнить запас воды в организме при среднем отравлении, слабым отваром из шиповника. Вызывать бригаду скорой при легких формах интоксикации не следует.
Очистительная клизма выполняется с жидкостью комнатной температуры (20-24°С). Раствор вводится в прямую кишку объемом 0,5-1 л. Рекомендуется выдержать 5-8 минут, чтобы содержимое кишечника растворилось. После процедуры больной должен получить покой и выдержать 12-и часовую голодовку. Антибиотик пить по назначению доктора, чтобы организовать предупреждение осложнений.
Какой информации не хватает в статье?
- Список эффективных медикаментов
- Детальный обзор народных методов лечения
- Профессиональное мнение специалиста
- Детальный обзор антидотов
Пути передачи
Преимущественный путь передачи возбудителей пищевой токсикоинфекции – это пищевой (в соответствии с названием). Водный путь передачи подтверждается редко, только в случае массового заражения большого количества людей, например, при смешивании водопроводной воды и канализационных стоков вследствие аварии.
Контактный путь передачи менее значимый, чем пищевой. Однако, при развитии вспышки пищевой токсикоинфекции в организованном коллективе недостаточно тщательная обработка посуды и кухонной утвари может сыграть значимую роль в распространении заболевания.
Рекомендуем почитать:
Кишечная палочка: о бактерии, ее виды, патогенные и непатогенные штаммы
Среди пищевых продуктов – потенциально возможных факторов передачи пищевой токсикоинфекции – наибольшую опасность представляют те, которые не подвергаются термической обработке перед непосредственным употреблением. К ним относятся:
- кондитерские изделия (пирожные, торты, муссы, кремы);
- молочные продукты (цельное молоко, ряженка, йогурт, кефир, простокваша);
- любые салаты (фруктовые и овощные, особенно заправленные майонезом);
- мясной студень, плохо прожаренное мясо, паштет;
- яйца и любые блюда из них с недостаточной термической обработкой.
В организме человека в результате попадания микробного токсина и самого микроорганизма происходит формирование воспалительных изменений в ЖКТ и развитие общей интоксикации. Воспалительные изменения в пищеварительном канале приводят к нарушению всасывания и переваривания питательных веществ, следствием чего является диарея и другие диспепсические явления. Изменения в других системах органов носят функциональный характер, то есть нарушения строения тканей нет.
Патогенез.
При ПТИ к моменту поступления пищи в желудок в ней, кроме бактерий, уже содержится значительное количество экзотоксина. Это обусловливает развитие самого короткого в инфекционной патологии инкубационного периода. От воздействия токсинов на слизистую оболочку желудка до развития клинической симптоматики в ряде случаев проходит не более 30 мин (чаще 2-6 ч).
Энтеротоксины воздействуют на ферментативные системы эпителиоцитов (аденилциклаза и гуанилциклаза), повышающие образование в клетках слизистой оболочки содержание биологически активных веществ (цАМФ и цГМФ). Под воздействием токсинов увеличивается скорость образования простагландинов, гистамина и других биологически активных соединение. Все это приводит к повышению секреции жидкости и солей в просвет желудка и кишечника, появлению рвоты и поноса. Цитотоксин повреждает мембраны эпителиальных клеток и нарушает в них белковосинтетические процессы, приводит к увеличению проницаемости кишечной стенки, способствует развитию интоксикации, нарушению микроциркуляции и местных воспалительных изменений слизистой оболочки кишки.
Виды, формы и стадии
Пищевая токсикоинфекция по коду мкб 10 обозначается А05, как другие бактериальные отравления или А05.9, как неуточненной этиологии. Возбудители патологического процесса могут провоцировать повышенную выработку организмом путресцина, кадаверина, гистамина и других токсических веществ.
Классификация заболеваний и их возбудители:
- Палочки протея. Это маленькая отрицательная частичка, которая с высокой скоростью атакует организм. Она не спорообразующая, способна развивать и размножаться при температуре в 37°С. Такая инфекция отличается повышенной выработкой энтеротоксинов. Такие кишечные яды вызывают классические симптомы отравления.
- Энтеропатогенные штаммы. Могут спровоцировать не только отравления, но и кишечный грипп. Опасность таких кишечных палочек в том, что у них высокая выживаемость. Сохраняться и развиваться они способны даже при температуре выше 40°С. Живут микроорганизмы на поверхности продуктов и на личных предметах больных пациентов.
- Бактерии цереус. Это грамположительные аэробы, которые отличаются свойством спорообразования от предыдущих двух видов. Если бактерии погибают при высокой температуре, то продукты их распада могут длительное время храниться. Чаще всего цереус поражают консервированные продукты, даже если их стерилизовали.
- Клостридии. Это крупные спорообразующие палочки, которые могут сохранять свою активность даже при нагревании. Их основная слабость — солевая и кислая среда. Палочки не будут развиваться, если уровень рН продуктов или напитков выше 3,5. Также одним их способов лечения клостридиоза считается регидратация или использование концентрированного солевого раствора до 15%.
- Сальмонеллы. В большинстве случаев заражение происходит через необработанную курятину или свинину. Эти бактерии устойчивы даже к термической обработке, быстро поражают детский организм. Особенно повышается их концентрация в организме, если заражение происходило вместе с другими микроорганизмами, как листерии и схожих групп.
- Токсикозы. Это особый вид поражения, при котором в продуктах, употребляемых человеком, отсутствуют сами бактерии, но содержатся продукты их распада или споры. Токсикация наступает из-за бактериальной или грибковой среды. Первые симптомы начинают проявляться уже через 2-3 часа после еды.
Токсикозы относят к отдельным видам токсикоинфекции. Чаще всего возбудителями при бактериальном типе являются стафилококки. Провокаторами заражения может быть контакт с человеком, страдающим от гнойных заболеваний, мастита или через животные продукты.
Риск ботулизма резко возрастает у маленьких детей, которые питаются неправильно и получают необработанные продукты. Заболевание может провоцироваться клостридиями. Инфекция для новорожденных до 6 месяцев опасна, даже смертельна. Поэтому в раннем возрасте рекомендуется проводить соответствующую вакцинацию.
Еще один тип токсикоинфекции — грибной природы. Провоцируется отравление микоплазмой. Такие микроорганизмы быстро распространяются по другим органам и могут вызвать воспалительные процессы.
Подобные кишечные палочки устойчивы ко многим средствам лечения и поддаются только антибиотикотерапии.
Сестринский уход
Поскольку в большинстве случаев с момента инфицирования до появления первых признаков отравления проходит мало времени, пища не успевает полностью перевариться. Поэтому промывание желудка является весьма актуальным методом лечения пищевых токсикоинфекций. Сестринский уход заключается в том, чтобы дать больному выпить достаточное количество чистой воды и вызвать у него рвоту столько раз, пока из желудка не начнет выходить только та самая вода, которую человек в себя влил. Если больной не в состоянии пить, промывание желудка нужно осуществлять через зонд. Вызвать несколько раз подряд рвоту можно и в домашних условиях, как только появились признаки отравления.
После этого пострадавшего укладывают на спину в таком положении, чтобы голова была чуть приподнята, укутывают, на живот помещают грелку.
При обезвоживании больному в обязательном порядке ставят капельницы с глюкозо-солевыми растворами либо дают воду перорально через каждые 5-10 минут, если у него ее потребление не вызывает новые приступы рвоты.
Осложнения
Форма развития заболевания зависит от конкретного возбудителя. Если вовремя начать лечение, то можно избежать воспалительных обострений и других осложнений. В зоне риска находятся дети, чья иммунная система еще не способна самостоятельно бороться с паразитами.
Еще одна категория, чье здоровье под большой угрозой, — пожилые люди. В некоторых случаях у пациентов могут наблюдаться даже лихорадка, озноб и временная, пространственная дезориентация.
Возможные осложнения:
- Развитие шокового состояния. Такой синдром развивается при большой потери жидкости и серьезного нарушения водно-солевого баланса. Из-за всех в совокупности симптомов нарушаются процессы микроциркуляции крови, мозг и другие органы не снабжаются необходимыми микроэлементами и кислородом.
- Острая сердечная недостаточность. Также следствие недостатка солей калия в организме. Развивается снижение функции сердечно-сосудистой системы медленно и незаметно. Предотвратить процесс поможет регидратация и употребление повышенного количества воды.
- Инфекционно-токсический шок. Состояние, при котором из-за тошноты, рвоты и повышенной температуры тела может развиваться спутанность сознания, пространственная и временная дезориентация. В тяжелых случаях при наличии в анамнезе других хронических патологий есть вероятность комы.
Подобных последствий можно избежать, если при первых признаках токсикоинфекции обратиться к врачу. Своевременная диагностика не только поможет уйти от осложнений, но и предотвратит смертельный исход болезни.
Только у лиц с хронической патологией и маленьких детей (первые 3 года жизни) в некоторых случаях отмечается тяжелое течение заболевания.
Повторные эпизоды рвоты и диареи приводят к развитию выраженного обезвоживания, крайней степень которого является гиповолемический шок. В результате отмечаются тяжелые нарушения работы сердца и почек, вплоть до острой сердечной и/или почечной недостаточности и смерти больного.
Диагностика
Как правило, врачи без затруднений определяют у больного пищевую токсикоинфекцию. Диагноз ставится по тому признаку, что резкое ухудшение здоровья случилось внезапно, после употребления в пищу некоторых продуктов. Особенно явными являются случаи, когда одинаковые симптомы и схожий патогенез наблюдаются сразу у группы людей, сообщивших, что они ели одинаковую пищу.
Однако врачи в обязательном порядке выполняют лабораторные исследования, чтобы дифференцировать пищевой бактериотоксикоз от других опасных заболеваний, таких как дизентерия, сальмонеллез, холера, признаки и способы инфицирования которыми во многом похожи.
Если с симптомами диареи, рвоты и абдоминальных болей имеется только один больной, проводится дифференцирование пищевого отравления от аппендицита, панкреатита, кишечной непроходимости, острого гастрита.
Для диагностики пищевых токсикоинфекций берут на анализ рвотные массы, кал, мочу, кровь. В этих биоматериалах путем бакпосева, серологических тестов, ПЦР и других методов выявляют возбудителя и его резистентность к лекарственным препаратам.
Если в результате попадания токсинов в кровь произошли парезы артериол и венул, что проявляется точечными кровотечениями, больному проводят аппаратные исследования внутренних органов.
Иногда (если это возможно) для исследований берут пищу, которая стала причиной недуга.
Токсикоинфекции в детском возрасте
Маленькие пациенты страдают больше всего. Любые заболевания в детском возрасте протекают более остро и длительно, отравления имеют тяжелое течение. Иммунитет может реагировать на вирусное вторжение высокой температурой до 40°С.
Особенности токсикоинфекции у детей:
- Острота симптомов. Особенно под угрозой здоровье новорожденных. Ботулизм — один из распространенных причин детской смертности. У пациентов младшего дошкольного возраста может появиться лихорадка и озноб.
- Возбудители. Провоцировать болезнь могут любые бактерии. Чаще всего это сальмонеллы, стафилококк или ротавирусные микроорганизмы.
- Дополнительные признаки. Кроме основных симптомов малыши страдают от судорог, учащенной рвоты. У малышей до 1 года может наблюдаться западение родничка. Из-за неразвитости организма кишечная нормофлора быстро нарушается, что вызывает развитие дисбактериоза.
- Длительность болезни. Период выздоровления затягивается из-за габаритов малыша. Маленькие почки не справляются со своими функциями так быстро, как взрослые органы. Токсины выводятся в несколько раз медленнее.
- Обезвоживание. Особенно это касается детей в возрасте до 3 лет. Если не соблюдать рекомендуемую диету и не проводить регидратацию, то интоксикация организма развивается стремительно.
При первых признаках обезвоживания следует вызывать скорую помощь, понадобится госпитализация. Чтобы избежать таких последствий, при первых симптомах обратитесь к врачу и строго следуйте лечебной терапии.
Нельзя при пищевых расстройствах давать ребенку противовоспалительные обезболивающие препараты. Их прием может вызвать внутреннее кровотечение пищеварительного тракта.
Максимальная длительность инкубационного периода
Отравления немикробного типа связаны с употреблением продуктов, пораженных вредоносными структурами. Касается приема ядовитых грибов, ягод и различных растений.
Инкубационный период пищевого отравления имеет следующий вид:
- стрептококка/стафилококка. Микроб в форме шара проявляет себя активно. Инкубация микроорганизма составляет 4-5 дня. Клиника проявления недуга представлена легкими и тяжелыми формами. Продолжительность патологии – 18 дней, опасна для ребенка,
- сальмонелла (палочка). Инфекционное заболевание развивается 6 72 часов. В случае нахождения пациента в больнице и наличии контактно-бытовых условий, процесс передачи заражения увеличивается до недели. Сальмонеллез распространенное расстройство,
- ботулизм. Недуг сопровождается формированием парезов и паралича мускулатуры человека (острый микробный патогенный формат). В среднем период инкубации недуга лежит в диапазоне от 3-х часов до суток. На второй день проявляются первые признаки расстройства. Медики сходятся во мнении, что проявление вируса увеличивается при употреблении алкоголя,
- афлотоксикоз. Концентрация провоцируется специфическими грибами, арахисом и орехами. Инкубация достигает 10-12 часов. У больного наблюдаются расстройства ЖКТ, рвотные рефлексы и диарея. Через сутки возникает резкая боль в подложечной области,
- эрготизм. Срок развития недуга 2-4 недели. Заболевание обостряется в несколько этапов. В последний период проявляется ангина и геморрагический синдром,
- фузариоз. Патогенез заключается в поражении листьев и корней растений, которые может потребить человек. Интоксикация наблюдается у людей спустя 8 часов приема пищи,
- листерия. Этиология острого заболевания основывается в формировании сепсиса и поражении ЦНС, воспаление печени. Провоцировать недуг может ослабленный иммунитет.
Клиническая картина
Прогноз заболевания у подавляющего количества пациентов благоприятный. Уже через 4-7 дней состояние здоровья полностью восстанавливается. Для врача терапия пищевой токсикоинфекции не представляется сложной задачей.
Практикуется комплексный подход к лечению, который включает медикаменты, диету и охранительный режим.
Неотложная помощь
До прихода врача пациент (или его родственники) могут выполнить самостоятельно некоторые действия, которые облегчат состояние больного. К ним относят:
- постельный режим;
- отказ от еды;
- обильное питье небольшими порциями (кипяченая вода или минеральная вода без газа).
Режим и диета
Рекомендуем почитать:
Подробно о брюшном тифе: симптомы, характеристика возбудителя, анализ и лечение
- каши на воде (рисовая, гречневая, манная);
- протертые овощные супы (не на бульоне);
- кисломолочные продукты с низким процентом жирности;
- отварные овощи (картошка или салат-винегрет);
- сухарики;
- некрепкий чай с лимоном, отвары из трав.
Диетическое питание постепенно расширяется: на 3-4 день можно кушать нежирное мясо, рыбу и т.д; через 7-8 дней больной ПТИ возвращается к привычному рациону питания.
Антибиотики при ПТИ не показаны, так как главные нарушения в организме вызваны микробным токсином. Целесообразно использование кишечных антисептиков, которые действуют только в просвете кишечника и не оказывают системного воздействия.
Длительность медикаментозной терапии определяет лечащий доктор.
Несмотря на то что разновидностей бактерий много – проявления сильно похожи. Пищевая токсикоинфекция возникает резко, с появлением многократной рвоты, поноса и общих признаков интоксикации. Количество актов дефекации бывает до 10 раз. За счёт большой потери жидкости с калом и рвотными массами, у больного начинается дегидратационный синдром.
У каждого возбудителя есть свои особенности течения. Например, если возбудителем пищевой токсикоинфекции является стафилококк, то в основном будут присутствовать нарушения ЖКТ. При этом диарея отсутствует, а температура остаётся в норме или немного повышается. При поражении стафилококком не наблюдается дегидратация.
Если возбудителем являются клостридии, то симптоматика похожа со стафилококком. Однако, при этом поражается толстый кишечник и возможна диарея, а порой в каловых массах можно обнаружить кровь. Не характеризуется повышением температуры. Протейная токсикоинфекция характеризуется неприятным зловонным запахом каловых масс.
Существует несколько основных возбудителей, которые являются причиной пищевой токсикоинфекции:
- Staphylococcus aureus – производит токсическое вещество, поражающее кишечник. В частых случаях распространяются в блюдах, приготовленных и оставленных в теплом помещении. Например, салат с майонезом или сметаной, оставленный на столе является хорошим резервуаром для размножения стафилококка;
- Bacillus cereus — данные бактерии размножаются в блюдах из риса. Хорошими условиями для них является комнатная температура, а также они не погибают при повторном кипячении;
- Clostridium perfringens — возбудитель распространяется в не до конца приготовленном мясе или рыбе. Клиническая картина продолжается около суток, но проходит самостоятельно.
Одним из распространённых симптомов пищевой токсикоинфекции является обезвоживание. Это связано со значительной потерей организмом воды вследствие частой рвоты и дефекации.
Выделяют 4 степени обезвоживания:
- Первая степень характеризуется недостатком жидкости 1–3% от массы тела. Наблюдается небольшая сухость во рту. Это самая легка степень и в этом состоянии госпитализация не нужна. Требуется помнить о том, что необходимо пополнять утраченный объем жидкости. При сильной рвоте или диарее, требуется каждые 2–3 минуты давать несколько чайных ложек жидкости;
- Для второй степени обезвоживания характерна сильная жажда, сухость во рту, сухость слизистых оболочек, осиплость голоса, возможно появление судорог. Снижается эластичность кожи. Если собрать кожу в складку, то она расправится через 1–2 минуты. А также снижается диурез больного. Восполнять потерянную жидкость можно через рот, но если появились судороги, то срочно требуется вызвать скорую помощь;
- При третей степени теряется 7–9% жидкости. Состояние пациента тяжёлое. Присутствуют судороги. Кожа сморщенная, её складка приходит в начальное состояние за 3–5 секунд. Резко сокращается диурез. Человек в таком состоянии нуждается в срочной госпитализации;
- При четвёртой степени недостаток жидкости составляет 10% и более. Это приравнивается к терминальному состоянию. В наше время такие случаи единичны. При пищевых токсикоинфекциях характерны 1 и 2 стадии обезвоживания.
Диарея на всем протяжении пищевой токсикоинфекции приводит не только дегидратации организма, но и к дисбактериозу. Связывается это с тем, что при частых актах дефекации, вместе с фекалиями выходят полезные бактерии, входящие в состав микрофлоры всех отделов кишечника. Такое состояние нуждается в правильном лечении.
Немаловажным элементом в лечении пищевых токсикоинфекций является правильный рацион. Для этого назначается диета. При жидком стуле следует соблюдать диету с низким содержанием углеводов, а также без компонентов, раздражающих кишечник. А также стоит воздержаться от продуктов, провоцирующих вздутие живота.
Разрешённые продукты:
- Суп на нежирном бульоне;
- Отварное мясо или рыба;
- Яйца всмятку или в виде омлета;
- Каши, сваренные на воде;
- Отварные овощи.
- Запрещённые продукты:
- Свежие мучные изделия;
- Супы на жирном бульоне;
- Жирное мясо и рыба;
- Молочные продукты;
- Каши, сваренные на молоке;
- Бобовые;
- Фрукты и сладости;
- Пряности, копчёные и острые продукты;
- Напитки с газами.
После устранения поноса, в рацион прибавляются фрукты, несдобные мучные изделия, молочные продукты, мясо и рыба.
Как передается
Бактерия попадает в ЖКТ человека, воспаляется слизистая оболочка и органы пищеварения. В зависимости от особенностей токсинов (энтеро, цитоформат) наблюдается увеличение секреции солей и жидкости в отделах кишечника. У человека наблюдается диарея и обезвоживание. Через время стул самостоятельно приходит в норму.
Цитотоксины в слое эпителия всасывающего органа действуют по-другому (патогенетический характер). Вещества провоцируют секрецию воды и увеличивают показатель проницаемости стенок. Кровь направляется в органы и провоцирует хроническую интоксикацию организма. Воспалительный процесс затягивается на длительный период.
Советуем почитать
- Опасность отравления грибком плесени
- Причины слабости после отравления
- Как отличить инфекционное от пищевого отравления
Процесс обезвоживания организма имеет несколько стадий. При первом этапе тело человека теряет 1-3% влаги от массы тела. Для восстановления кожного покрова и слизистой потребуется выпить 250 мл воды. На следующем этапе теряется 4-6% жидкости. Человек испытывает сильную жажду. Во рту появляется сухость, наблюдаются судороги конечностей и обморок. Необходима медицинская помощь специалистов, чтобы нейтрализовать токсикоз.
Диета
Чтобы скорее поправиться, нужно исключить из рациона любые свежие овощи и фрукты, мясные жирные блюда. Это временная мера. После полного выздоровления можно обходиться и без обязательной термической обработки всей пищи.
Рекомендации по питанию:
- выпивать каждые 30-40 минут по 50-100 мл воды или минералки;
- отказаться от копченых, соленых и колбасных изделий;
- не употреблять в пищу консервы и закатки;
- овощи и фрукты термически обрабатывать, разрешено употреблять свежими только бананы;
- избегать переедания;
- временно отказаться от употребления кисломолочных продуктов.
В рационе питания должны присутствовать нежирные супы, каши и компоты. Желательно отказаться от белого хлеба и сладкой выпечки, заменив их сухарями. После выздоровления с диеты нужно сходить постепенно, добавляя по одному новому привычному продукту в день.
Видео: что это такое
Читайте далее:
Возбудитель сальмонеллеза
Как правильно поставить клизму грушей дома
Газированная вода: вред или польза для организма
Вредно ли употреблять молочные продукты?
Дезинфицирующие и антибактериальные средства: как они работают и как их использовать?
Оценка статьи:
(1 оценок, среднее: 5,00 из 5)
Поделиться с друзьями:
Вас также может заинтересовать:
Что делать при отравлении чесноком: методы лечения
Отравление уксусом (парами): что делать, первая помощь и лечение
Отравление кабачками
Отравление пельменями (мясом) — симптомы и последствия
Профилактика заболевания
Специфическая профилактика пищевых токсикоинфекций не разработана. Меры профилактики предполагают внимательное отношение к хранению, приготовлению пищи и соблюдение санитарно-гигиенических норм.
Избежать неприятной болезни помогут профилактические меры. Основными источниками бактериального заражения являются продукты питания. Есть несколько методов, помогающих предотвратить заражение.
Как не заболеть:
- покупайте только качественные продукты;
- не употребляйте в пищу испорченные блюда;
- соблюдайте правила обработки мяса и курятины;
- мойте фрукты и овощи;
- соблюдайте правила хранения продуктов, указанных на упаковке;
- не ешьте блюда после истечения срока годности;
- проводите температурную обработку пищевых продуктов.
Не забывайте мыть руки после улицы, соблюдайте элементарные правила личной гигиены.
эпидемиология
Источниками возбудителей могут быть люди и животные (больные, носители), а также объекты окружающей среды (почва, вода). По эколого-эпидемиологической классификации ПТИ, вызванные условно-патогенной микрофлорой
, относят к группе
антропонозов
(стафилококкоз, энтерококкоз) и сапронозов — водных(аеромоноз, плезиомоноз, НАГ-инфекция, парагемолитическая и альбинолитическая инфекции, эдвардсиеллёз) и почвенных (цереус-инфекция, клостридиозы,псевдомоноз, клебсиеллёз, протеоз, морганеллёз, энтеробактериоз, эрвиниоз, гафния- и провиденция-инфекции).
Механизм передачи возбудителя
— фекально-оральный
;
путь передачи
—пищевой.
Факторы передачи разнообразны. Обычно болезнь возникает после употребления пищи, контаминированной микроорганизмами, занесёнными гряз ными руками в процессе приготовления; необеззараженной воды; готовой продукции (при нарушении правил хранения и реализации в условиях, способствующих размножению возбудителей и накоплению их токсинов). Протей и клостридии способны к активному размножению в белковых продуктах (холодце, заливных блюдах), B. сereus — в овощных супах, мясных и рыбных изделиях. В молоке,картофельном пюре, котлетах происходит быстрое накопление энтерококков. Галофильные и парагемолитические вибрионы, выживающие в морском осадке,инфицируют многих морских рыб и моллюсков. Стафилококк попадает в кондитерские изделия, молочные продукты, мясные, овощные и рыбные блюда от лиц,больных пиодермией, ангиной
, хроническим тонзиллитом, заболеваниями дыхательных путей, пародонтозом, и работающих на предприятиях общественного питания. Зоонозный источник стафилококка — животные, больные маститом. Практика показала, что, несмотря на разнообразную этиологию кишечных инфекций, фактор пищи имеет значение в поддержании высокого уровня заболеваемости. ПТИ — это болезни «грязной пищи» (Васильев В.С., 2001). Вспышки ПТИ имеют групповой, взрывной характер, когда в течение короткого времени заболевает большинство людей (90–100%), употреблявших инфицированный продукт. Часты семейные вспышки, групповые заболевания пассажиров морских судов, туристов, членов детских и взрослых организованных коллективов. При водных вспышках, связанных с фекальным загрязнением, в воде присутствует патогенная флора, вызывающая другие острые кишечные инфекции; возможны случаи микст-инфекции. Заболевания чаще всего регистрируют в тёплое время года. Естественная восприимчивость людей высокая. Более восприимчивы новорождённые; пациенты после хирургических вмешательств, длительно получающие
антибиотики
; больные, страдающие нарушениями желудочной секреции. Основное профилактическое и противоэпидемическое мероприятие — санитарно-гигиенический мониторинг за эпидемиологически значимыми объектами: источниками водоснабжения, водопроводной и канализационной сетями,очистными сооружениями; предприятиями, связанными с заготовкой, хранением, транспортировкой и реализацией пищевых продуктов. Необходимо внедрение современных методов обработки и хранения продуктов; усиление санитарного контроля над соблюдением технологии приготовления (от переработки до реализации), сроков и условий хранения скоропортящихся продуктов, медицинского контроля за состоянием здоровья работников общественного питания. Особое внимание следует уделять санитарно-ветеринарному контролю на предприятиях мясомолочной промышленности. В очаге ПТИ для выявления источника инфекции обязательно нужно проводить бактериологические и серологические исследования у лиц декретируемых профессий.
Прогноз
При соблюдении всех указаний врача уже через несколько дней человек почувствует себя лучше. Токсические поражения пищеварительного тракта — не редкое заболевание. Дети страдают от энтеровирусной инфекции намного чаще взрослых.
Новорожденным и маленьким детям, у которых в анамнезе есть сопутствующие тяжелые заболевания, показана госпитализация. Под присмотром врачей риск смертельного исхода минимален. Ребенок старше 1 года может проходить лечение дома, если отравление не вызвано опасными бактериями.