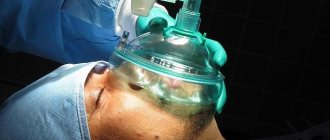
Многие пациенты, отправляясь на операцию, с ужасом ожидают выхода из наркоза. Побочные явления после медицинского наркоза не редкость, причем у больных могут возникнуть нарушения в работе ЦНС и головного мозга. Не на всех препараты действуют одинаково, поэтому точно сказать, как повлияет наркоз на организм в конкретно случае, нельзя. Зато достоверно известно, что злоупотребление наркозом небезопасно, поэтому лечение без боли не должно быть регулярным. Использовать временное выключение сознания следует только по медицинским показаниям.
Клиническое применение
Анестезиолог работает с препаратами, которые влияют на ЦНС, при этом в понятие наркоза входят манипуляции, направленные на введение человека в бессознательное состояние. Общая анестезия необходима для проведения хирургических операций и других процедур, требующих снижения чувствительности.
Медикаментозный сон дает возможность проводить сложные операции, требующие продолжительного обезболивания. Масштабные нарушения, в которых участвует множество органов (преимущественно травмы после ДТП, падения с высоты и стихийных бедствий), лечат хирургически только при отключении сознания.
Медикаментозный сон не причинит вреда, если препараты подобраны правильно, а дозировка не превышает норму. Врач обязан контролировать состояние пациента на всех этапах операции, а также после выведения из наркоза.
Спинальные боли после операции
При спинальной анестезии боль может быть вызвана травматическим фактором, поэтому при появлении боли в поясничном и любом другом отделе позвоночника – сообщите об этом врачу. Особенно важно это в тех случаях, когда боль в спине сочетается с парезом или плегией конечности (ограничение в подвижности).
Вышеописанный случай – очень редкое осложнение. Чаще всего спина болит оттого, что человек какое-то время лежал на достаточно твёрдой поверхности операционного стола, что в сочетании с остеохондрозом и даёт болевые ощущения.
Боль в пояснице и прочие мышечные боли — результат использования Дитилина
Классификация
По стандартной классификации, для разных этапов операции требуются соответствующие формы наркоза. Вводная стадия требует быстрого усыпления, на этапе лечения необходим поддерживающий наркоз, а базисное анестезирование предусматривает поверхностное отключение, при котором количество основного препарата уменьшают.
При хирургических вмешательствах наркоз подбирают с учетом чувствительности, интенсивности действия и необходимой продолжительности сна. В этой связи выделяют:
- мононаркоз – для введения в сон требуется один медикамент;
- смешанный – подразумевает использование минимум двух медикаментов схожего действия;
- комбинированный – предусматривает применение препаратов из разных групп. Считается сложным, именуется многокомпонентной анестезией.
Немного из истории
Первый метод обезболивания применял еще Авиценна, он охлаждал конечности до потери ими чувствительности. Амруаз Паре сдавливал сосуды и нервы. В Древнем Египте применяли сонные трубки, которые пропитывали наркотическими травами.
Настоящий анестетик стали применять в конце девятнадцатого века, это был кокаин гидрохлорид. Но препарат был очень токсичный и приводил к большой смертности, от его применения отказались.
Доводили до обморочного состояния путем пускания крови. Такой метод был жестоким и не получил развития. В период военных действий использовали даже алкоголь до введения в сильное состояние опьянения.
Виды
Общая анестезия варьируется, в зависимости от метода введения лекарства:
- ингаляционная – имеет несколько разновидностей. Обычно препарат для вдыхания подается через маску, но также используются эндотрахеальный и эндобронхиальный методы введения наркоза. Ингаляционная анестезия привлекает тем, что позволяет держать пациента длительное время без сознания. Достаточно своевременно подавать препарат в необходимой концентрации;
- внутривенная – распространенный метод погружения в медикаментозный сон. Менее всего влияет на состояние здоровья, подходит для операций, проводимых в течение 20-30 минут. При более длительном лечении препарат вводят повторно;
- комбинированная – сочетание ингаляционного и инфузионного методов необходимо в особенно тяжелых случаях. Комбинированный наркоз продлевает время операции, но само смешение медикаментов и техник чревато осложнениями. Комбинированное воздействие дает сильную реакцию и грозит развитием состояний, опасных для жизни.
Течение наркоза
Еще до начала операции начинается подготовка больного к выключению сознания. Общая анестезия остается крайне ответственным мероприятием, а потому требует тщательно контроля на всех стадиях. Важно правильно ввести пациента в необходимое состояние, избежав перевозбуждения.
Стадии
Для расслабления всего организма и отключения болевых рецепторов требуется время. Условно выделяют 4 стадии наркоза: от первичной заторможенности до пробуждения. Остановимся на каждой подробнее:
- анальгезия – на этом этапе пациент кажется потерянным или оглушенным. Глазные яблоки движутся произвольно, активность коры головного мозга увеличивается, что влияет на общее состояние;
- возбуждение – характеризуется мышечной активностью различных частей тела. Давление растет, зрачок расширяется, пульс учащенный и неравномерный;
- хирургический наркоз – в этот период сознание отсутствует, возбудимость сменяется расслаблением, при этом мышечный тонус сохраняется. Хирургический наркоз имеет несколько уровней: от поверхностного до сверхглубокого. Поверхностный и легкий наркоз подходят для несложных операций, не требующих длительного проведения. Полный и сверхглубокий наркоз необходимы при хирургическом лечении внутренних органов, расположенных глубоко, а также во время комбинированных операций;
- пробуждение – нередко сопровождается неадекватными выходками со стороны больного, поэтому требует контроля врача. По мере пробуждения функции внутренних систем и органов восстанавливаются.
Влияние наркоза на организм
Известно, что медикаментозный сон воздействует на здоровье, но на что именно влияет вынужденное отключение сознания? Общий наркоз считается наиболее сильной анестезией, а значит, влияет на организм в той или иной мере. Считается, что продолжительность жизни после операции сокращается, но это скорее миф, нежели истина. Медикаментозный сон может тяжело переноситься пожилыми людьми, но, благодаря ему, удается спасти жизнь, а не укоротить ее продолжительность.
Общий наркоз достоверно влияет на нервную систему и головной мозг. Но это не значит, что после пробуждения начнутся проблемы. Если отключение сознания влияет на мозг, то могут быть сложности с аналитическим мышлением, сном. Влияет ли наркоз на ясность ума и память? Проблемы возможны, но они носят временный характер. Спинальный наркоз практически не оказывает влияния на умственную детальность, а легкие формы анестезии, которые используют при лечении зубов, не способны нарушить функции головного мозга и ЦНС.
Точно сказать, как влияет наркоз на весь организм человека, сложно. Многое зависит от мастерства анестезиолога. Негативное влияние удается уменьшить при правильно рассчитанной дозировке и удачном выборе препарата.
Мужчины беспокоятся, что анестетик может навредить качеству спермы, однако современные препараты не влияют на сперматогенез. Чаще наркоз воздействует на сердце, печень, дыхательные органы. Как наркоз влияет на ССС и сердце в частности? Препараты для медикаментозного сна провоцируют приливы, снижение частоты сердечных сокращений, давление в грудной клетке. Сосуды сужаются, пульс частит, в сердце возникают покалывания.
Менее всего медикаментозный сон влияет на иммунитет, работу желудка и других органов пищеварения. Иногда после глубокого наркоза начинают выпадать волосы, возникают временные нарушения зрения, ухудшаются интеллектуальные возможности. Медики продолжают изучать, как влияет общий наркоз на человеческий организм, при этом значение имеют методы погружения и группы препаратов.
На детский организм
Возраст пациента играет роль при назначении медикаментозного сна. У детей под воздействием анестетиков могут возникнуть проблемы с развитием. По этой причине малышам до года наркоз делают с максимальной осторожностью. Причем воздержаться от выключения сознания придется в случае детских вирусных заболеваний и повышения температуры без видимой причины.
Вся правда о наркозе: в какие мифы о наркозе до сих пор верят пациенты
Как вообще работают наркоз и анестезия? И разве это не одно и то же?
Нет, это разные вещи. Наркоз — состояние, в которое пациента вводят врачи. Его цель в том, чтобы больной потерял сознание, то есть погрузился в сон, а следовательно, у него расслабились скелетные мышцы и произошло обезболивание.
Анестезия — это элемент наркоза, когда пациент теряет чувствительность к боли. Причем процесс может отличаться в зависимости от того, какие компоненты используются.
Например, опиатные анальгетики — всем известный морфин — взаимодействуют с соответствующими рецепторами в организме и блокируют ответную болевую реакцию.
А местные анестетики, например, лидокаин, обратимо блокируют проводимость нерва, рядом с которым и вводятся.
Какие виды наркоза бывают?
Один из самых распространенных — внутривенная анестезия. Обычно ее используют для кратковременных операций (не более получаса).
Пациенту внутривенно вводится ряд веществ, например, гипнотики (заставляют уснуть).
Они могут сочетаться с обезболивающими, часто для этого используют наркотические анальгетики, которые, с одной стороны, обезболивают человека, с другой — усиливают седативный эффект.
При длительных операциях, как правило, делают эндотрахеальный наркоз. Для этого используются газообразные анестетики, которые вводятся в организм человека через специальную трубку. Препарат через легкие попадает в кровь, а из нее — в центральную нервную систему, тем самым вызывая сон.
Один из самых старых и распространенных до сих пор газовых анестетиков — закись азота (веселящий газ). Она, как правило, подается в аппарат из специальных баллонов.
Преимущество этого вида анестезии — ее полная управляемость и относительная безопасность, человек полностью расслаблен, поэтому хирург может выполнять любые по сложности манипуляции.
Современные газовые анестетики представляют собой летучие жидкости. В наркозном аппарате их заливают в испаритель — специальное устройство, которое дозированно выдает препарат пациенту. Этим процессом управляет анестезиолог. Врачи также могут использовать комбинации этих двух видов в зависимости от операции.
Не всегда при хирургическом вмешательстве пациенту требуется наркоз — при малых операциях можно обойтись местной анестезией.
Обычно это зависит от особенностей анатомии человека, наличия у него непереносимости анальгетиков, объема операции, зоны тела, где она будет проводиться, и пожеланий хирурга. Но желание пациента также всегда должно согласовываться со специалистом.
Перед каждой операцией анестезиолог обязан не просто спросить согласие на анестезию, но также и рассказать об ее особенностях и потенциальных осложнениях.
То есть для разных видов операций есть свои стандарты обезболивания?
Да. Например, для урологических, проктологических и гинекологических хирургических манипуляций, а также для операций на нижних конечностях используется спинальная анестезия — когда местный анестетик вводится в спинномозговой канал.
Альтернативой спинальной анестезии может стать эпидуральная, когда в эпидуральное пространство, расположенное в позвоночнике, через специальный катетер вводится местный анестетик. В зависимости от вида операции (грудная, брюшная полость) анестезиолог определяет место его введения.
При этом врач может ввести в эпидуральное пространство не только местный анестетик, но и опиоидные обезболивающие, усиливающие действие.
Иногда эпидуральный катетер может оставаться на время, чтобы через него проводить обезболивание по требованию пациента (так называемая продленная эпидуральная анестезия).
Более сложные и серьезные вмешательства всегда связаны с длительной подготовкой со стороны анестезиолога — установкой центрального венозного катетера, проведением инфузионной терапии, коррекцией показателей свертывания крови и других важных параметров. Также важно учитывать, экстренная это операция или плановая.
А можно поподробнее про разницу между спинальным и эпидуральным обезболиванием?
Во время спинальной анестезии препарат вводится на уровне поясницы в субарахноидальное пространство (в полость между мягкой и паутинной мозговыми оболочками спинного мозга, заполненную спинномозговой жидкостью).
Обычно все ограничивается парой уколов. Таким образом обезболиваются мягкие ткани над местом инъекции и непосредственно введение препарата под твердую мозговую оболочку.
Такая анестезия действует от двух до шести часов, и технически ее проще провести.
При эпидуральной анестезии препарат вводится в пространство между твердой оболочкой спинного мозга и надкостницей позвонков, содержащее соединительную ткань и венозные сплетения. Оно расположено ближе к коже по сравнению со спинальным. Анестезия делается на любом уровне позвоночного столба. Она считается технически более сложной манипуляцией.
Я читал, что из-за эпидуральной анестезии может развиться паралич.
Это распространенный страх, но анестезиологи уверяют, что сегодня это практически исключено.
Такое осложнение могло возникнуть уже после операции из-за неправильного ухода за катетером, вследствие чего у пациента появлялся гнойный эпидурит, который вызывал неврологическую симптоматику с потерей функции нижних конечностей.
Или из-за неправильных действий анестезиолога, когда пункция эпидурального пространства происходит на высоких уровнях (есть риск непреднамеренного повреждения спинного мозга). Но в большинстве случаев эпидуральная анестезия не грозит ничем кроме головной боли в течение нескольких дней после операции.
А всем можно анестезию?
В ситуациях угрозы жизни, когда человеку необходима операция, врачи практически всегда применяют анестезию. Например, если на кушетке окажется пострадавший в ДТП, которому незамедлительно нужно хирургическое вмешательство, риск провести его с анестезией при любых показаниях здоровья будет меньше, чем риск отказа от него.
Если пациент пришел на плановую операцию, то анестезиолог обязан после сбора анамнеза подобрать подходящий вид анестезии с учетом здоровья пациента.
Врачи при этом руководствуются правилом: объем и риск анестезии не должен превышать рисков со стороны хирурга. Возраст больного не может быть противопоказанием.
Специалисты учитывают все тяжелые хронические заболевания, осложняющие состояние здоровья, и аллергические реакции на компоненты анестезии.
Есть ли разница между старыми и новыми препаратами?
Да есть: в их расходе, эффективности и безопасности использования. Однако для пациентов она незаметна; чтобы оценить разницу, надо быть анестезиологом.
Как подготовиться к наркозу и как пережить выход из него?
Подготовка зависит непосредственно от вида обезболивания и оперативного вмешательства. Что и как лучше сделать, расскажет врач перед операцией. Просто настройтесь на доверительные отношения с лечащими врачами, так будет гораздо спокойнее.
Каждый пациент переносит выход из наркоза индивидуально, не всем бывает плохо, но многие чувствуют тошноту и сонливость, мышечную дрожь. Все зависит от особенностей организма и препаратов, которые вводились во время операции. После пробуждения важно прислушиваться к своему организму и при любых отклонениях сообщать врачам.
Могут ли быть длительные последствия наркоза?
После эпидуральной анестезии могут быть головные боли, зуд, тошнота и рвота, обычно это длится не более недели. После внутривенной анестезии могут появляться галлюцинации (ненадолго), но это проходит само по себе без вмешательства врачей. При ингаляционной анестезии единственное изученное осложнение — снижение фертильности и увеличение частоты выкидышей у женщин.
Влияет ли анестезия на память и продолжительность жизни?
После операции пациенты порой не могут вспомнить, как проходила подготовка. Но в отдаленной перспективе анестезия на память никак не влияет. Хотя были научные публикации, в которых отмечалось, что у некоторых людей наркоз может оказывать неблагоприятное воздействие на так называемую мгновенную память.
Про наркоз любят шутить, что он отнимает три года жизни у больного и отдает их анестезиологу. Но это не больше, чем страшилка. Последствия наркоза не могут сократить продолжительность жизни, повлиять на нее могут только последствия операции.
В медицинской практике не существует такого наркоза, который больной не смог бы перенести. Не выйти из наркоза и умереть невозможно, это миф, уверяют врачи, если все было сделано правильно.
Можно ли проснуться во время операции?
Такой случай бывает один на тысячу. Проснуться можно только на кушетке у низкоквалифицированного анестезиолога. Причем риски при этом небольшие: никакого вреда здоровью, кроме нервного стресса, это не принесет.
Многие анестезиологи предпочитают будить пациента на завершающем этапе операции, когда хирурги накладывают последние швы.
При этом боли пациент не чувствует (если параллельно вводились обезболивающие), но в себя приходит быстрее.
«Би-би-си» рассказывает историю женщины, которая проснулась во время наркоза, но из-за того, что ее тело было парализовано, она не смогла сообщить об этом врачам.
Она настолько сильно испугалась, что уже 10 лет, прошедших с момента операции, видит кошмарные сны об этом каждую ночь. Издание указывает, что проснуться на операционном столе во время наркоза могут порядка 5 % людей по всему миру.
Guardian со ссылкой на экспертов также отмечает, что пробуждение во время операции происходит крайне редко.
При этом издание The Guardian пишет, что в состоянии осознанности во время наркоза находится один человек из тысячи. Кроме того, уровень смертности от общего наркоза снизился за последние 30 лет: от одного погибшего на 20 тысяч пациентов — до одного или двух погибших на 200 тысяч человек.
Как понять, хороший ли анестезиолог?
В России на каждые сто тысяч человек приходится чуть больше 20 анестезиологов, следует из отчета Всемирной федерации обществ анестезиологов (WFSA). Определить, сколько среди них хороших специалистов, сложно.
Универсального вопроса, который можно задать анестезиологу, чтобы понять, насколько он квалифицирован, нет. Можно задать несколько вопросов, которые вас волнуют, и посмотреть, что на них ответит ваш врач.
Понять, хороший ли специалист вам попался, к сожалению, удастся только после операции.
Доверять отзывам в интернете не стоит, большинство пациентов не запоминают имени своего анестезиолога и видят его всего три раза в жизни.
Источник: https://spid.center/ru/articles/2516/
Осложнения и последствия
Под воздействием анестетиков на организм ухудшаются способности к запоминанию, возникают галлюцинации и перебои в работе сердца. На конкретного человека общий наркоз действует индивидуально, поэтому симптомы после выведения из медикаментозного сна могут отличаться. Основные последствия для организма:
- стойкие головные боли;
- нарушение памяти и сна;
- навязчивые состояния;
- панические атаки;
- нарушения слуха и речи.
Подобные изменения сохраняются от нескольких часов до нескольких дней. Осложнения проявляются в случае неверно подобранных анестетиков или погрешностей в дозировке. Непереносимость медикаментов может спровоцировать впадение в кому и летальный исход.
Опасной для человека является передозировка препаратов, применяемых при операциях. В этом случае влияние наркоза на функции отдельных систем сложно предугадать. Страдают различные системы организма, но чаще наблюдаются проблемы со стороны нервной системы, головного мозга, дыхательной и сердечно-сосудистой систем. Введение человека в медикаментозный сон может обернуться отеком головного мозга, почечной недостаточностью, нарушением мозгового кровообращения, удушьем.
Механизм действия
Как действует и вреден ли наркоз для человека, изучается уже долгое время. Известно, что введение анестетических средств воздействует на подкорковое образование мозга, его главная функция – обеспечивать кору «энергией». Под действием анестетиков данная функция угасает, мозг медленно засыпает, и больной погружается в наркоз.
При наркозе зачастую остается реакция тела на уколы и подобные воздействия. Это нормально и учитывается при оперативном вмешательстве. При сложных операциях пациента погружают в глубокий наркоз, чтобы мышцы не напряглись. Способ анестезии и его дозу назначает анестезиолог в каждом конкретном случае.
Абсолютные противопоказания
О важности наркоза в медицинской практике говорить не приходится. Но встречаются такие негативные последствия общей анестезии для организма, что риск наступления смертельно опасных состояний превышает предполагаемую пользу. Использование анестетиков запрещено в следующих случаях:
- при заболеваниях сердца – нестабильной стенокардии, сердечной недостаточности, пороках аортального и митрального клапанов и др. Риск отказа сердца при общей анестезии остается высоким;
- при болезнях органов дыхания – общий наркоз вреден в случае пневмонии, дыхательной недостаточности, обструктивном бронхите;
- при патологиях печени и почек – осложнения гарантированы при почечной и печеночной недостаточности, остром гломеруло- и пиелонефрите, циррозе печени;
- при наличии очагов инфекции – до проведения хирургического лечения устраняют воспалительные процессы и исключают терминальные состояния.
Уважаемые читатели сайта 1MedHelp, если у вас остались вопросы по этой теме – мы с радостью на них ответим. Оставляйте свои отзывы, комментарии, делитесь историями как вы пережили подобное отравление и успешно справились с последствиями! Ваш жизненный опыт может пригодиться другим читателям.